Sommaire :
Introduction
La communication hormonale est l’un des mécanismes fondamentaux permettant à notre organisme de maintenir l’équilibre interne appelé homéostasie. Parmi les nombreuses régulations hormonales, celle de la glycémie est particulièrement importante car le glucose est la principale source d’énergie cellulaire.
Comment l’organisme maintient-il une glycémie stable autour de 1 g/L (5,5 mmol/L) malgré les variations de l’alimentation ? Quels sont les acteurs hormonaux impliqués ? Quel est le mécanisme de cette régulation ?
I – Mise en évidence de la régulation de la glycémie
1- Évolution de la glycémie au cours de la journée
La glycémie est le taux de glucose présent dans le sang, et sa valeur normale est de 1 g/L. Lorsque ce taux dépasse 1,26 g/L, on parle d’hyperglycémie, qui est une augmentation anormale du taux de glucose dans le sang. En revanche, lorsque la glycémie descend en dessous de 0,7 g/L, on parle d’hypoglycémie, qui est une diminution anormale du taux de glucose dans le sang,
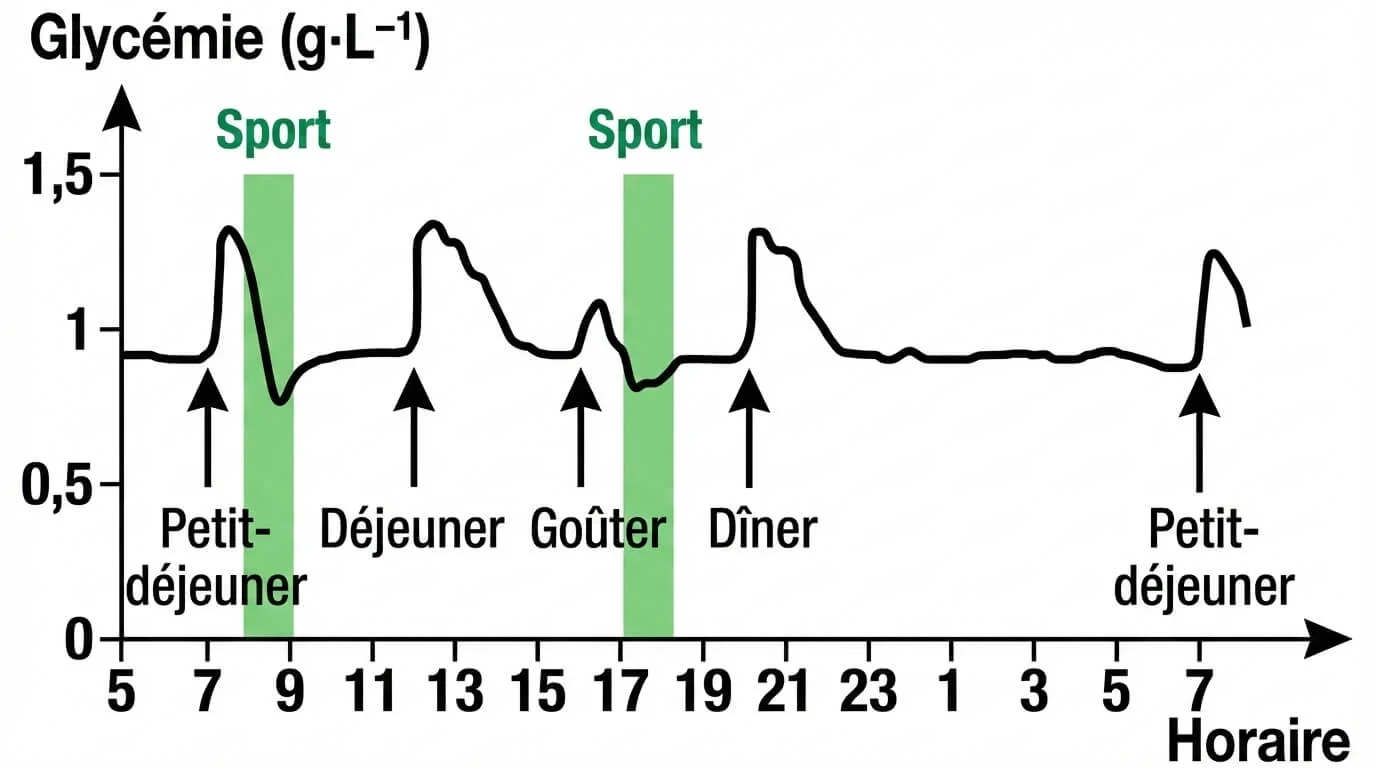
La glycémie augmente après les repas et diminue lors des efforts physiques, mais elle revient toujours à sa valeur normale de 1 g/L. Donc la glycémie est une constante biologique.
2- Mesure de la glycémie
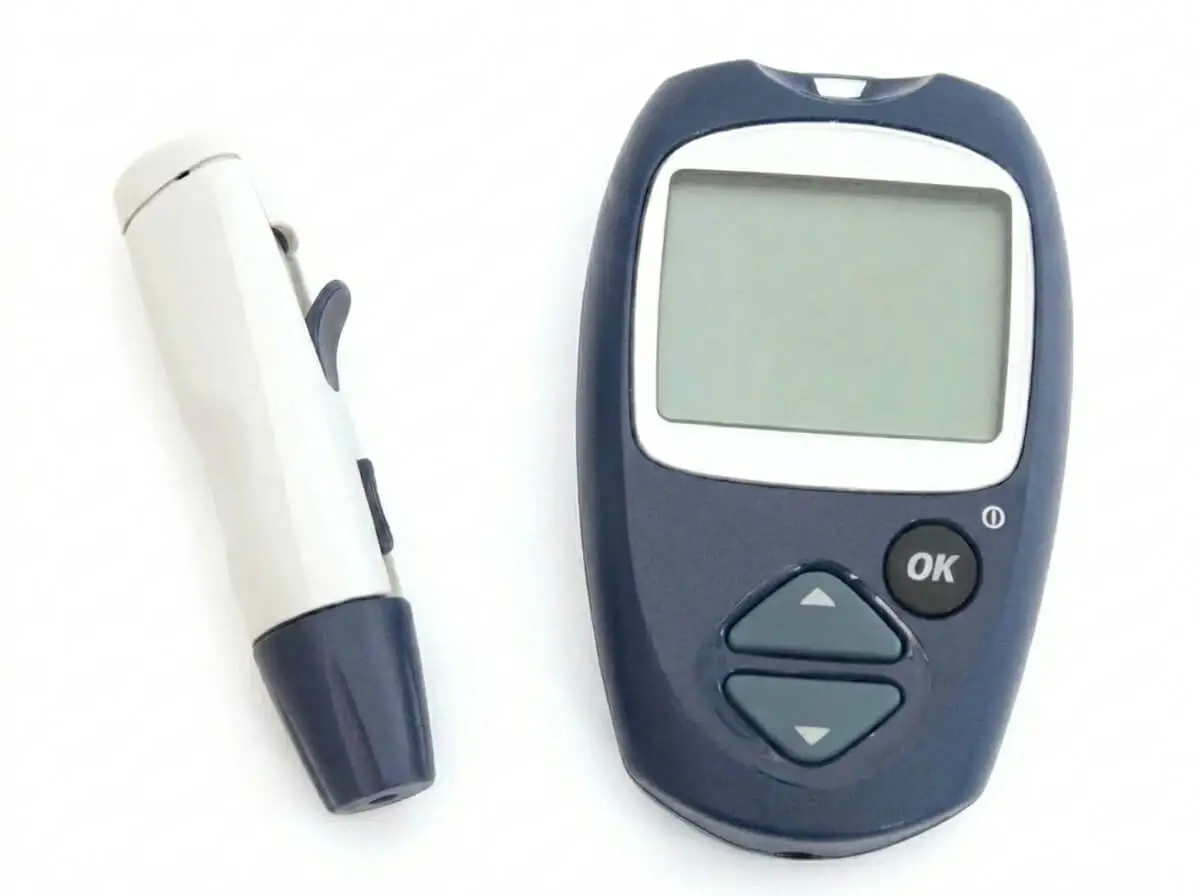
La glycémie est mesurée à l’aide d’un appareil appelé glucomètre. Pour effectuer la mesure, on pique le bout du doigt avec une lancette pour obtenir une goutte de sang, que l’on dépose ensuite sur une bandelette réactive insérée dans le glucomètre. En quelques secondes, l’appareil affiche le taux de glucose dans le sang en g/L. Une valeur normale est d’environ 1 g/L à jeun.
II – Les organes responsables de la régulation de la glycémie
1– Le rôle du foie :
a- mise en évidence du rôle du foie dans la la régulation de la glycémie
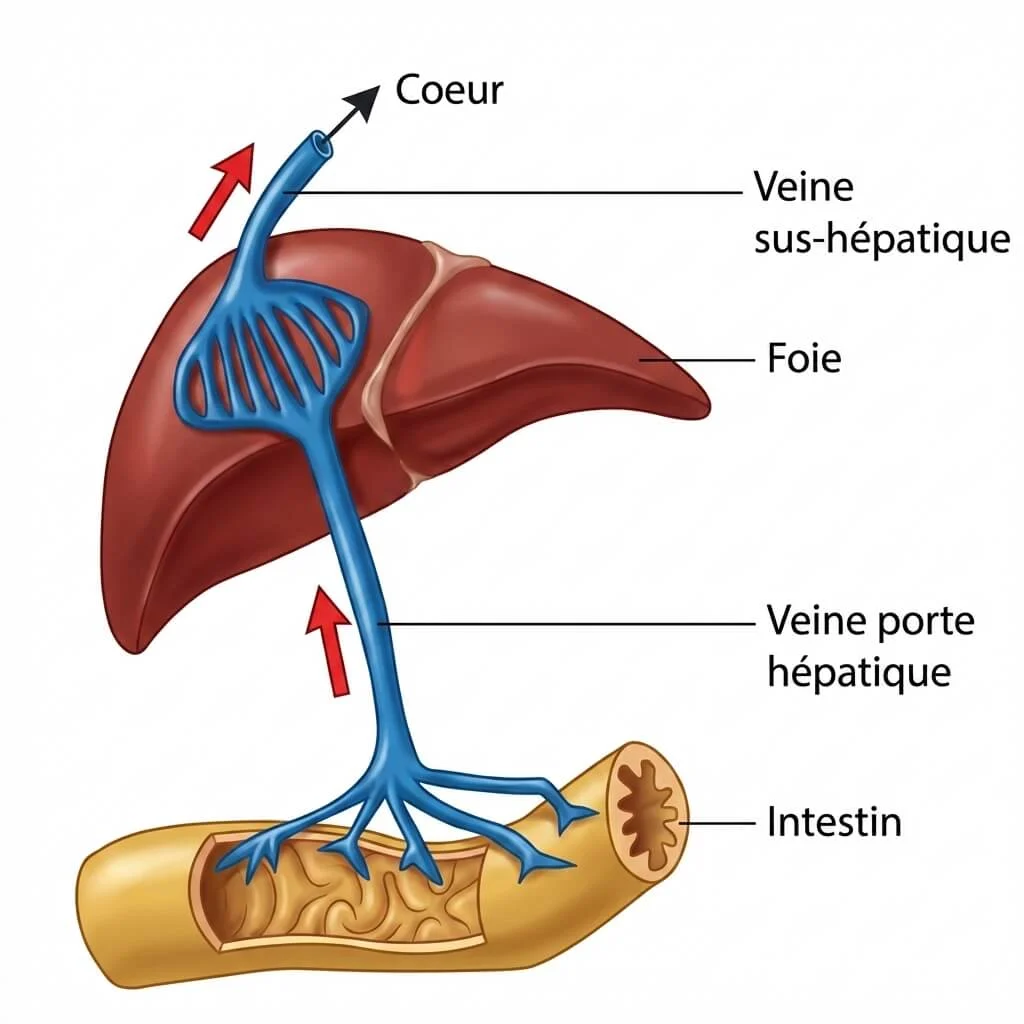
On mesure dans la glycémie dans la veine porte hépatique et la veine sus-hépatique, les résultats sont représentés dans le tableau suivant :
| Moment de la mesure | Glycémie Veine Porte (Entrée du foie) | Glycémie Veine Sus-hépatique (Sortie du foie) |
| Après un jeûne | Faible (< 0.8 g/L) | Normale (≈ 1 g/L) |
| Après un repas riche | Très élevée (> 2.5 g/L) | Normale (≈ 1.1 g/L) |
- Après un jeûne, la glycémie dans la veine porte est faible (< 0,8 g/L), mais à la sortie du foie, dans la veine sus-hépatique, elle est normale (≈ 1 g/L). Cela signifie que le foie a libéré du glucose dans le sang pour compenser le manque, grâce à la glycogénolyse.
- Après un repas riche, la glycémie dans la veine porte est très élevée (> 2,5 g/L), mais à la sortie du foie, elle est normale (≈ 1,1 g/L). Cela signifie que le foie a prélevé et stocké l’excès de glucose.
- En conclusion, dans les deux situations, le foie corrige les variations de glycémie et la ramène toujours à sa valeur normale d’environ 1 g/L. Le foie est donc un organe tampon qui régule la glycémie en stockant le glucose en excès (glycogénèse) ou en le libérant en cas de manque.
b – L’expérience du foie lavé de Claude Bernard (1855)
Dans un premier temps, le test 1 est positif, car les morceaux de foie placés dans l’eau distillée libèrent du glucose, ce qui prouve que le foie en contient. Dans un second temps, après lavage soigneux des morceaux sous l’eau du robinet, le test 2 est négatif, car le glucose présent en surface a été éliminé. Cependant, après 20 minutes, le test 3 redevient positif, ce qui démontre que le foie continue à libérer du glucose, non pas depuis sa surface, mais depuis l’intérieur de ses cellules.
En conclusion, cette expérience prouve que le foie stocke le glucose sous une forme insoluble appelée glycogène, et qu’il est capable de le reconvertir en glucose grâce à un processus appelé glycogénolyse. Le foie joue donc un rôle fondamental dans la régulation de la glycémie en libérant du glucose dans le sang selon les besoins de l’organisme.
2 – Le rôle du pancréas dans la régulation
a – Mise en évidence expérimentale
Résultats de l’ablation du pancréas.
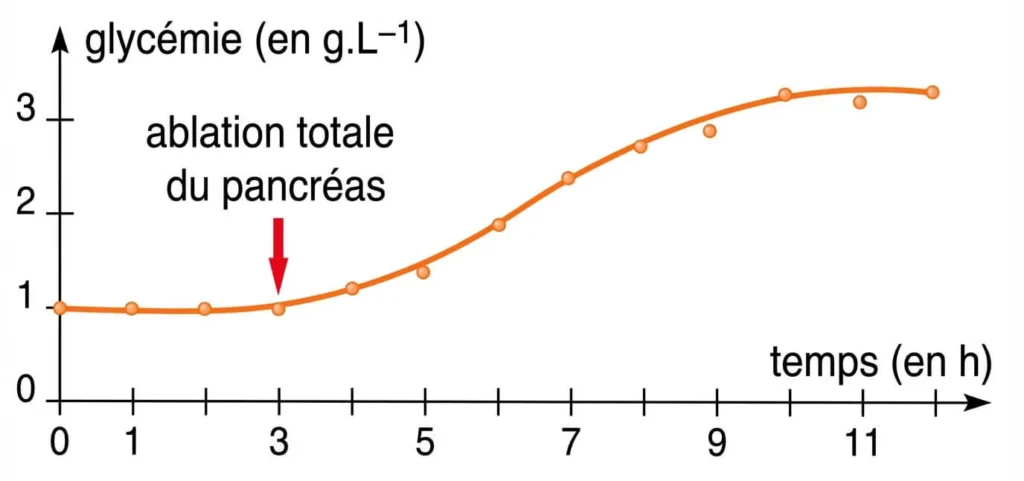
L’ablation du pancréas, appelée pancréatectomie, entraîne une hyperglycémie immédiate et sévère donc le pancréas intervient dans la régulation de la glycémie.
Résultats de la greffe du pancréas.
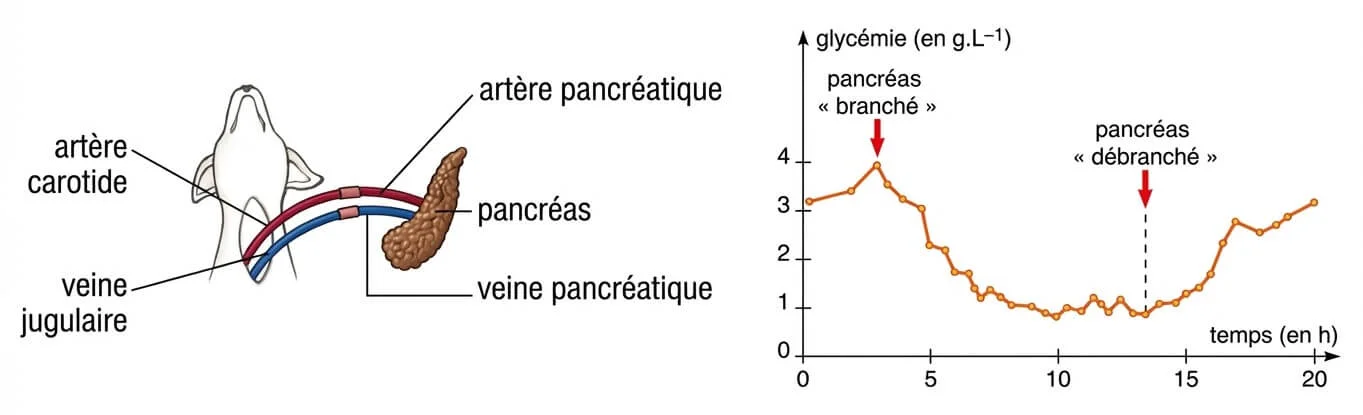
Lorsqu’une greffe de pancréas est réalisée et que la circulation sanguine est rétablie entre le greffon et l’animal, l’hyperglycémie se corrige. Cela montre que le pancréas n’agit pas par voie nerveuse mais par voie sanguine, c’est-à-dire par voie hormonale. En conclusion, le pancréas est une glande endocrine qui sécrète des hormones hypoglycémiantes permettant de maintenir la glycémie à sa valeur normale de 1 g/L.
b – Structure du pancréas : Glande mixte
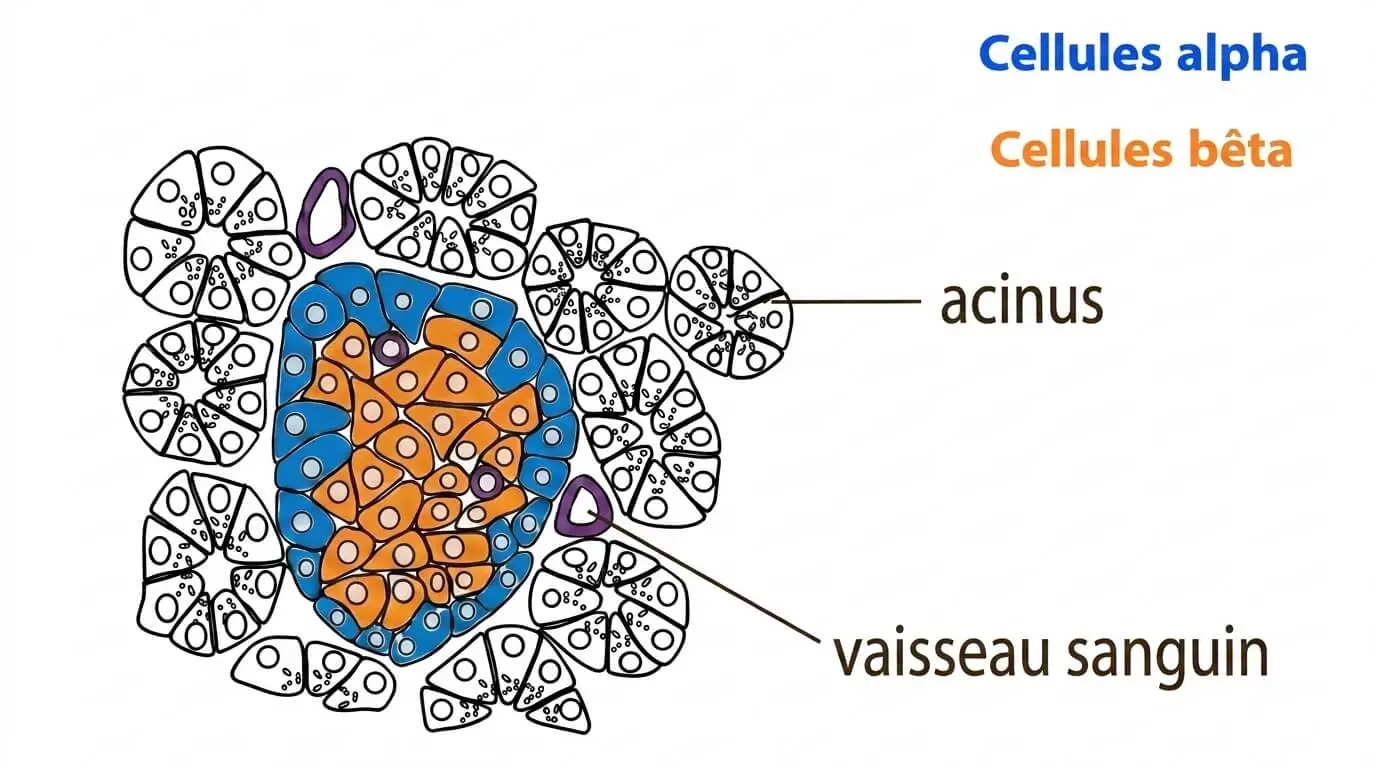
Le pancréas possède deux structures :
- Les acini : Sécrétion d’enzymes digestives (fonction exocrine).
- Les îlots de Langerhans : Sécrétion d’hormones (fonction endocrine) par deux types de cellules :
- Les cellules β (Bêta) : Situées au centre de l’îlot, elles produisent l’insuline.
- Les cellules α (Alpha) : Situées à la périphérie, elles produisent le glucagon.
III – Les hormones pancréatiques et la communication hormonale
Le système de communication hormonale repose sur trois éléments : Cellule sécrétrice – Sang – Cellule cible.
1 – Action de l’insuline
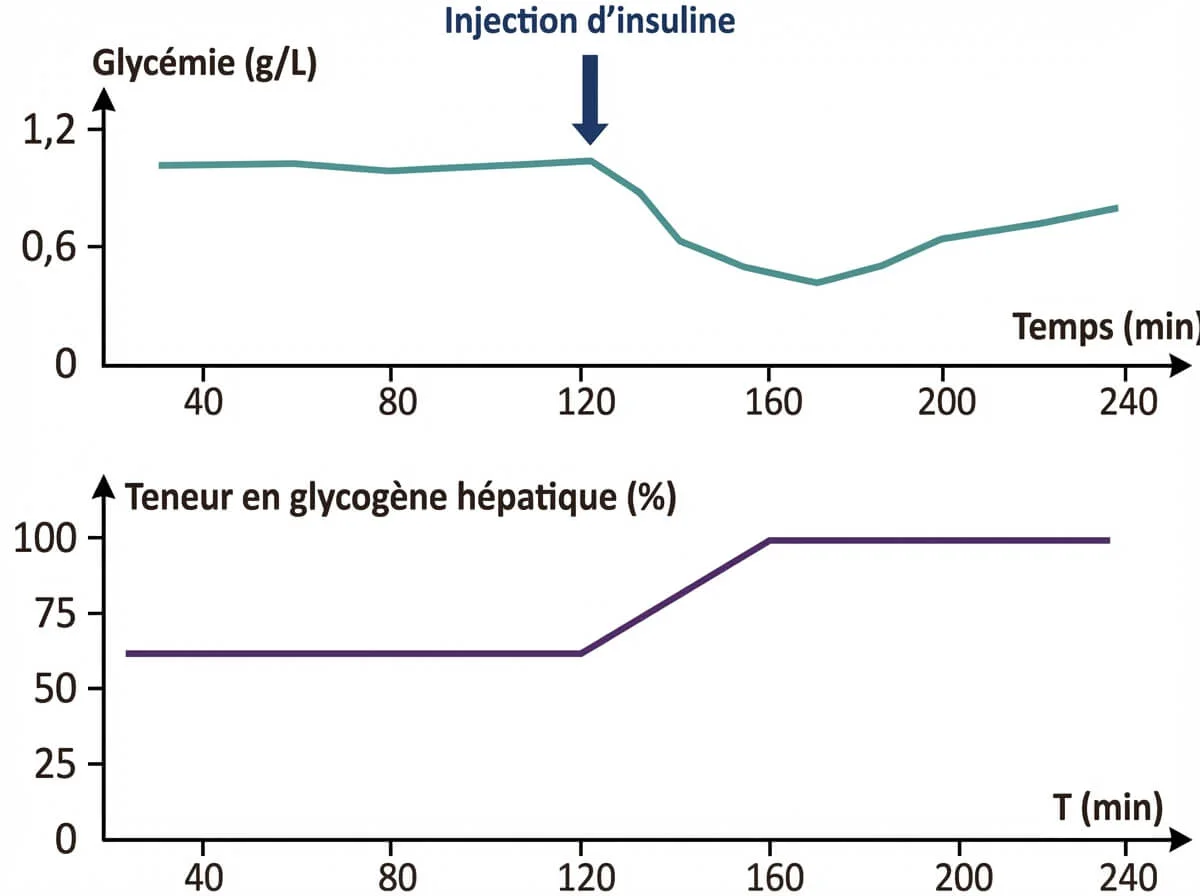
L’injection d’insuline provoque une baisse de la glycémie et une augmentation du glycogène hépatique. Donc l’insuline est une hormone hypoglycémiante et active la glycogénogénèse
L’insuline agit sur des cellules cibles spécifiques qui possèdent des récepteurs membranaires capables de la reconnaître. Ces cellules sont principalement :
- Hépatocytes (foie) → stockage du glucose sous forme de glycogène par glycogénogenèse.
- Cellules musculaires → stockage du glucose sous forme de glycogène par glycogénogenèse.
- Cellules adipeuses → stockage du glucose sous forme de graisses par lipogenèse.
Définitions :
- Le glucose est un sucre simple (monosaccharide), essentiel à la vie comme source d’énergie principale pour les cellules, notamment le cerveau et les muscles.
- Le glycogène est un glucide complexe (polysaccharide) qui constitue la principale forme de stockage du glucose dans l’organisme, localisée essentiellement dans le foie et les muscles.
- La glycogénogénèse est le processus biochimique qui fabrique du glycogène à partir de molécules de glucose, principalement dans le foie et les muscles.
- La lipogenèse est le processus biochimique de synthèse des graisses (lipides), principalement des triglycérides, à partir de nutriments comme le glucose .servant au stockage de l’énergie excédentaire.
2 – Le glucagon
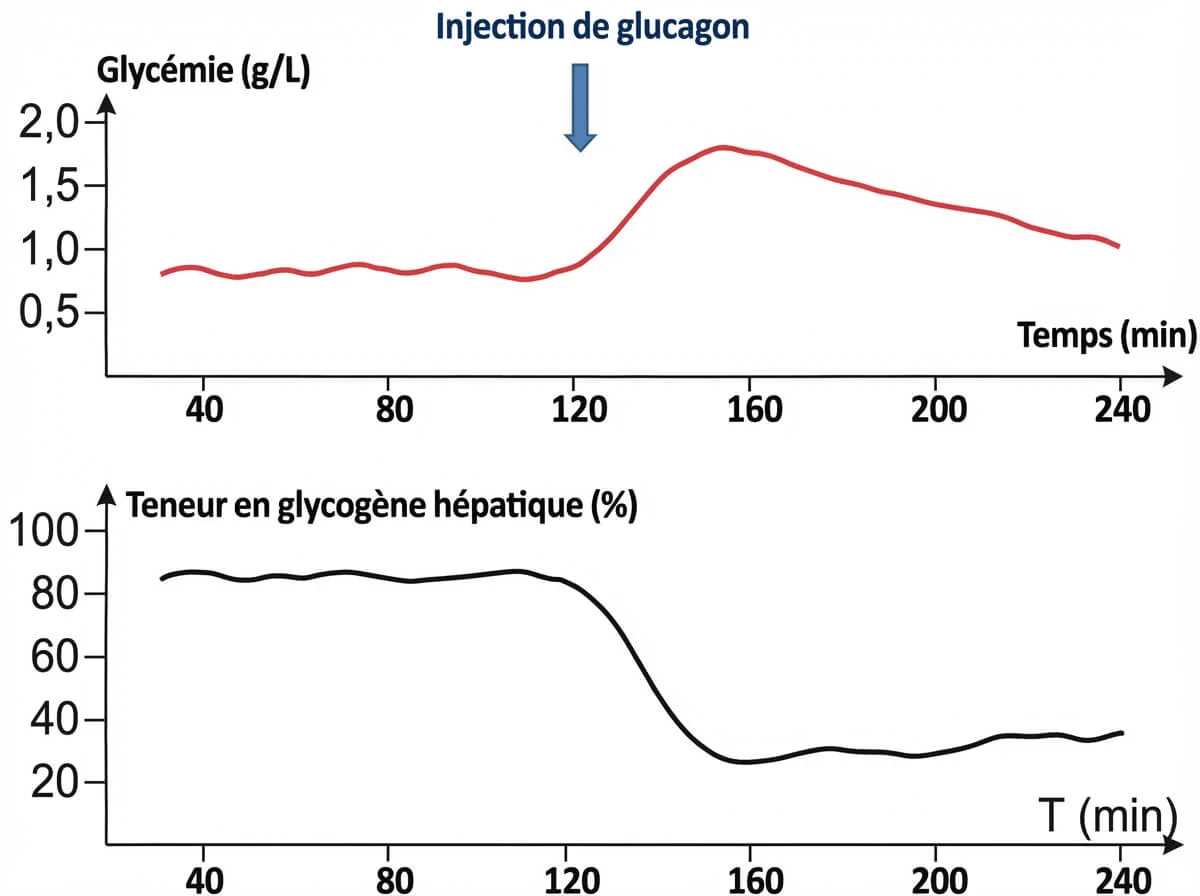
L’injection de glucagon provoque une hausse de la glycémie et une diminution du glycogène hépatique. Donc le glucagon est une hormone hyperglycémiante qui active la glycogénolyse et la néoglucogenèse.
Le glucagon agit sur des cellules cibles spécifiques qui possèdent des récepteurs membranaires capables de le reconnaître. Ces cellules sont principalement :
- Hépatocytes (foie) → libération du glucose dans le sang par dégradation du glycogène par glycogénolyse, et synthèse de nouveau glucose à partir des lipides par néoglucogenèse.
- Cellules musculaires → dégradation du glycogène musculaire par glycogénolyse pour fournir de l’énergie aux muscles (sans libération de glucose dans le sang).
- Cellules adipeuses → libération des acides gras dans le sang par dégradation des graisses par lipolyse, ces acides gras étant ensuite utilisés par le foie pour la néoglucogenèse.
Définition :
La glycogénolyse est la dégradation du glycogène (une forme de stockage du glucose) pour libérer du glucose.
La néoglucogenèse est la synthèse de glucose à partir de précurseurs non-glucidiques. Elle est stimulée par le glucagon en cas de jeûne prolongé afin d’éviter une hypoglycémie sévère et d’assurer la survie des organes vitaux.
Comparaison entre Glycogénolyse et Néoglucogenèse
- Le foie dispose d’un stock de glycogène limité . Lors d’un jeûne court, la glycémie est maintenue par la glycogénolyse. Cependant, après un jeûne prolongé (plus de 12 à 24 heures), les réserves de glycogène s’épuisent, mais la glycémie reste stable. le foie commence alors à fabriquer du glucose à partir de substances qui ne sont pas des sucres (comme les acides aminés issus des protéines ou le glycérol issu des lipides) c’estla néoglucogenèse.
- Le Glucagon C’est l’hormone principale qui active cette voie métabolique.
- La néoglucogenèse a un effet hyperglycémiant. Elle permet de fournir du glucose aux organes dits « gluco-dépendants » (cerveau, globules rouges) qui ne peuvent pas utiliser d’autre source d’énergie.
IV – le Principe de la communication hormonale
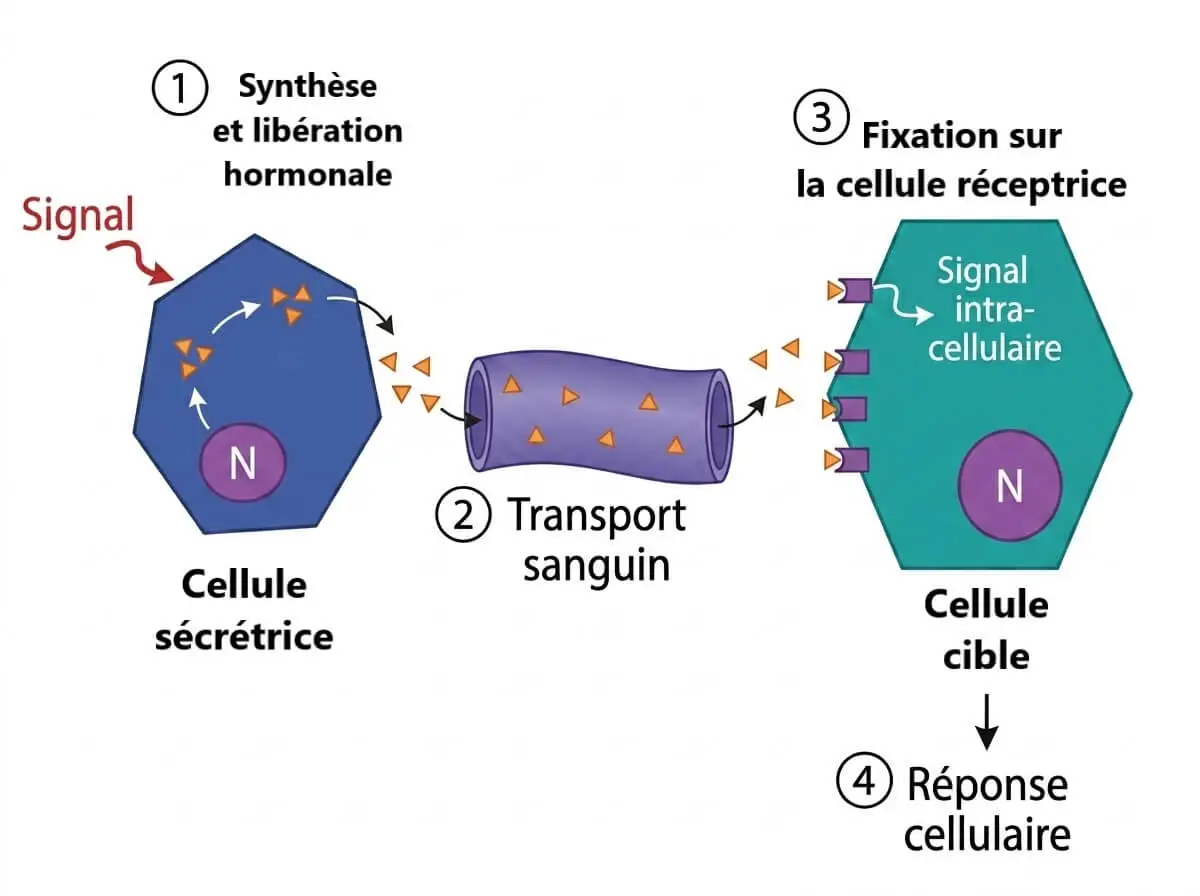
La régulation de la glycémie est un exemple parfait de communication hormonale. Ce processus repose sur trois éléments indispensables :
- La cellule sécrétrice (Émetteur) : Les cellules α et β du pancréas. Elles captent directement les variations du taux de glucose dans le sang.
- Le vecteur de transport (Le Sang) : Contrairement au message nerveux (électrique), le message hormonal est chimique. L’hormone voyage partout dans le corps via le système circulatoire.
- La cellule cible (Récepteur) : L’insuline et le glucagon ne peuvent agir que sur des cellules possédant des récepteurs spécifiques (hépatocytes du foie, cellules musculaires, adipocytes).
V – Conclusion : Un mécanisme autorégulé
La régulation de la glycémie est un système auto-régulé par rétroaction négative :
- Capteurs : Cellules α et β des îlots de Langerhans.
- Messagers : Insuline et Glucagon.
- Effecteurs : Foie, muscles et tissu adipeux.
Toute variation de la glycémie déclenche automatiquement une réponse hormonale inverse pour revenir à la valeur de consigne (1 g/L}).
La régulation de la glycémie est un chapitre clé.
Assure-toi d’avoir bien compris les mécanismes de rétrocontrôle avant de passer à la suite.
Testez vos connaissances sur la Glycémie ! 🧠
*Correction immédiate et gratuite pour identifier tes points faibles.
